Аритмия сердца: симптомы, причины и лечение
Аритмия – это общее название для любых нарушений сердечного ритма: сердце может биться слишком быстро, медленно, или с ощущением «замирания». В нормальном состоянии сердце работает четко и ритмично, потому что электрические импульсы в нем возникают и распространяются последовательно. При аритмии этот процесс по разным причинам нарушается, и ритм сбивается.
Симптомы аритмии
Аритмия может проявляться по-разному. Основные проявления:
- внезапная слабость;
- одышка;
- головокружение;
- головная боль;
- обмороки;
- чувство давления или боль в груди;
- повышенная утомляемость;
- тревога, беспокойство;
- нарушения сна.
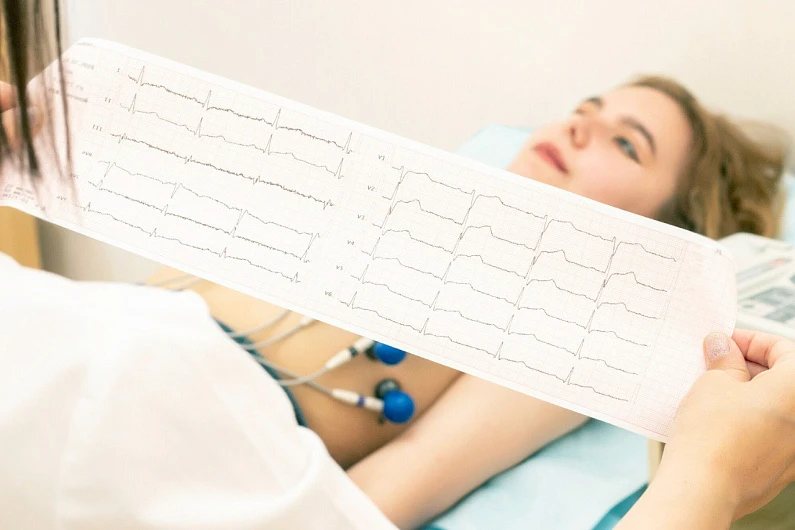
Многие пациенты описывают ощущение резкого усиления сердцебиения или кратковременной паузы в работе сердца. Однако бывает и так, что аритмия протекает бессимптомно – ее обнаруживают случайно, например, во время проведения планового осмотра на ЭКГ.
Причины возникновения аритмии
Сердце работает благодаря слаженной передаче электрических импульсов. Нарушения в этой системе могут возникнуть из-за повреждения тканей, нарушения проводимости сигналов или влияния внешних факторов.
Чаще всего аритмия возникает на фоне сердечных заболеваний. Например, при ишемической болезни сердца ухудшается кровоснабжение миокарда (сердечной мышцы), из-за чего нарушаются функции клеток, генерирующих электрические импульсы. После инфаркта в сердце формируется рубцовая ткань, которая не способна проводить эти импульсы. Артериальная гипертензия приводит к повышенной нагрузке на сердце, что со временем вызывает изменения в его структуре и ритме сокращений. Врожденные или приобретенные пороки сердца также нарушают нормальную циркуляцию крови и работу сердечной мышцы.
Но причины могут быть и вне сердца. Например, нарушения работы щитовидной железы: при гипертиреозе сердце учащенно бьется, при гипотиреозе – замедляется. Важную роль играет и баланс электролитов – дефицит или избыток калия, магния, кальция напрямую влияет на проводимость импульсов.
Образ жизни тоже имеет значение. Курение, алкоголь, избыток кофеина, хронический стресс, чрезмерные физические нагрузки – все это может спровоцировать сбой сердечного ритма. Даже некоторые лекарства (например, от астмы, депрессии или мочегонные средства) иногда вызывают аритмию как побочный эффект.
Лечение аритмии
Часто аритмия – не самостоятельное заболевание, а следствие другой патологии, например, атеросклероза или гипертонии. В таких случаях наибольшее внимание уделяется лечению основного заболевания, и на фоне терапии ритм сердца нормализуется.
Однако подход всегда индивидуален. Врач подбирает лечение, исходя из типа аритмии, состояния пациента и сопутствующих болезней.
-
Медикаментозная терапия включает антиаритмические препараты: бета-блокаторы и блокаторы кальциевых каналов помогают контролировать частоту сердечных сокращений, а антикоагулянты снижают риск тромбообразования. В некоторых случаях прием таких лекарств требуется на протяжении всей жизни.
-
Хирургическое вмешательство. При значительных нарушениях сердечного ритма врач может предложить одно из хирургических решений: катетерную абляцию или имплантацию кардиостимулятора.
Катетерная абляция – малоинвазивная процедура, при которой через сосуд к сердцу подводят тонкий катетер. Под рентген-контролем врач находит участок, генерирующий патологические импульсы, и «отключает» его с помощью высокочастотного тока. Кардиостимулятор имплантируют при замедленном ритме. Устройство посылает электрические импульсы, чтобы поддерживать нормальную частоту сокращений.
Полное выздоровление при аритмии возможно – особенно если нарушение ритма вызвано обратимыми причинами, такими как стресс, прием определенных лекарств или временный гормональный дисбаланс. Но иногда аритмия может переходить в хроническую форму, особенно если она связана с органическими изменениями в сердце – например, после инфаркта, при ишемической болезни или кардиомиопатии. В таких ситуациях заболевание требует длительного наблюдения у кардиолога и терапии для поддержания стабильного сердечного ритма и профилактики осложнений.
Профилактика и забота о сердце
Здоровый образ жизни – важная, но не единственная мера. Отказ от вредных привычек, сбалансированное питание, умеренные нагрузки и контроль стресса поддерживают сердце в тонусе. Однако не менее важно регулярно проходить профилактические осмотры и вовремя обращаться к врачу при появлении тревожных симптомов.
В медицинском центре «Лотос» вы можете пройти осмотр у кардиолога, который проведет комплексную диагностику, оценит состояние сердечно-сосудистой системы и при необходимости разработает индивидуальную программу наблюдения или лечения. Записаться на прием можно в удобное время – забота о вашем сердце начинается с первого визита.
Похожие статьи